La insuficiencia cervical se define como la incapacidad del cuello uterino para retener un embarazo en el segundo trimestre en ausencia de contracciones clínicas, trabajo de parto o ambos. Es una causa importante de parto prematuro espontáneo y se estima que afecta hasta al 1% de los embarazos.
El tratamiento más común para la insuficiencia cervical es un cerclaje vaginal, una sutura que se coloca alrededor del cuello uterino por vía vaginal para brindar apoyo adicional durante el embarazo. En los casos en que una mujer sufre una pérdida en el segundo trimestre o un parto prematuro a pesar de un cerclaje vaginal colocado y en el momento oportuno, denominado insuficiencia cervical refractaria, se debe considerar un cerclaje abdominal.
La evidencia más reciente indica que un cerclaje abdominal mejora los resultados neonatales en comparación con un cerclaje vaginal repetido en pacientes que no han tenido un cerclaje vaginal previo. Este hallazgo sugiere que esperar hasta que una mujer haya fallado dos cerclajes vaginales anteriores antes de colocar un cerclaje abdominal puede ser un umbral demasiado alto.
Además, los cerclajes abdominales se realizan cada vez más mediante un abordaje laparoscópico, a menudo antes del embarazo. Teniendo en cuenta las numerosas ventajas de la laparoscopia en comparación con la laparotomía para todos los procedimientos ginecológicos, debe considerarse el cerclaje abdominal laparoscópico para la insuficiencia cervical refractaria.
Cuándo se debe considerar un cerclaje abdominal. El cerclaje abdominal fue descrito por primera vez por Benson y Durfee en 1965 para mujeres con acortamiento cervical extremo. La indicación más común para un cerclaje abdominal en la actualidad es al menos un cerclaje vaginal fallido previo (a pesar de la colocación y el momento adecuados del cerclaje vaginal), o la imposibilidad de colocar un cerclaje vaginal. El procedimiento implica colocar una sutura por vía intraperitoneal al nivel del orificio interno, una técnica que se cree que proporciona una mayor integridad estructural al cuello uterino y potencialmente evita la contaminación vaginal.
Los dos estudios más grandes hasta la fecha que evalúan los resultados del cerclaje abdominal han demostrado tasas de supervivencia neonatal muy altas (definidas como el porcentaje de embarazos con recién nacidos que sobreviven hasta el alta hospitalaria, sin incluir las pérdidas del primer trimestre).
El primero fue un gran estudio retrospectivo que incluyó a 300 mujeres que se sometieron a un cerclaje abdominal abierto o laparoscópico utilizando su embarazo anterior como control. La tasa de supervivencia neonatal fue del 98% y la edad gestacional promedio al momento del parto fue de 37 semanas en comparación con las 24 semanas en el período anterior. el embarazo. El segundo estudio incluyó a 225 mujeres que se sometieron a un cerclaje abdominal laparoscópico y encontraron una tasa de supervivencia neonatal igualmente alta del 98,5%, con una edad gestacional media en el momento del parto de 35 semanas. No hubo grupo de comparación en este estudio.
Recientemente se publicó el primer ensayo de control aleatorio multicéntrico que comparó el cerclaje abdominal y vaginal después de un solo cerclaje vaginal previo fallido. El estudio incluyó a 111 mujeres con un solo cerclaje vaginal previo fallido (definido como pérdida o parto prematuro entre las 14 y 28 semanas de gestación) asignadas al azar a un cerclaje abdominal abierto o un cerclaje vaginal repetido.
El estudio encontró que el parto prematuro antes de las 32 semanas de gestación fue solo del 8% en las mujeres asignadas al azar a un cerclaje abdominal en comparación con el 38% en las mujeres asignadas al azar a un cerclaje vaginal repetido ( P = 0,008). Estos hallazgos sugieren que un cerclaje abdominal puede ser efectivo después de solo un cerclaje vaginal fallido previo.
Los obstetras a menudo han mantenido un umbral alto para colocar un cerclaje abdominal debido a su riesgo quirúrgico percibido y la necesidad de realizar una cesárea para el parto cuando hay un cerclaje abdominal en su lugar. Si bien una cesárea es a menudo necesaria, el riesgo quirúrgico relacionado con el cerclaje en sí se reduce cuando se realiza antes del embarazo y se utiliza un abordaje laparoscópico.
Ventajas de un abordaje laparoscópico. El cerclaje abdominal laparoscópico fue informado por primera vez en 1998 por Lesser et al. y se ha utilizado cada vez más desde entonces. Extrapolando las ventajas bien documentadas de la laparoscopia para la histerectomía y la miomectomía, es probable que el cerclaje abdominal laparoscópico resulte en una menor pérdida de sangre, menos complicaciones de la herida y una recuperación más corta en comparación con el cerclaje abdominal abierto.
De hecho, un estudio de cohorte demostró una reducción de la pérdida de sangre y la duración de la estancia después de un cerclaje abdominal laparoscópico asistido por robot en comparación con un procedimiento abierto. Además del beneficio de las pequeñas incisiones, la laparoscopia permite una disección cuidadosa alrededor de los vasos uterinos, lo que ayuda a evitar lesiones vasculares.
La lesión de los vasos uterinos es una complicación temida del cerclaje abdominal, especialmente cuando se realiza durante el embarazo. Si bien las tasas de complicaciones del cerclaje abdominal laparoscópico versus abierto no se han comparado directamente en la literatura, las tasas informadas son generalmente más bajas para el abordaje laparoscópico.
La conversión a laparotomía puede ocurrir hasta en el 5% de los casos laparoscópicos y es más probable que ocurra durante el embarazo dado el mayor riesgo de hemorragia, el útero agrandado y los desafíos con la manipulación uterina. Otras complicaciones son raras con informes únicos de migración de la sutura, erosión de la sutura o rotura uterina con un cerclaje abdominal colocado.
Las tasas de éxito del cerclaje abdominal laparoscópico son comparables al cerclaje abdominal abierto, según los datos de observación. La revisión sistemática más grande fue la de Moawad et al. e incluyó a 1.844 mujeres que se sometieron a cerclaje abdominal laparoscópico versus cerclaje abierto (antes o después de la concepción) sin diferencias significativas en las tasas de supervivencia neonatal entre los grupos (90% para el grupo laparoscópico y 91% para el grupo abierto, p = 0,8).
Curiosamente, cuando las pérdidas del primer trimestre se excluyeron del análisis (ya que es poco probable que estén relacionadas con el cerclaje), las mujeres que se sometieron a un cerclaje abdominal laparoscópico en realidad tuvieron una tasa de supervivencia neonatal significativamente mayor (97% versus 90%, p <0,01) . Las tasas de supervivencia neonatal con cerclaje abdominal laparoscópico también han tendido a aumentar con el tiempo con la mejora de la técnica quirúrgica.
Simultáneamente con una tendencia hacia la colocación laparoscópica, existe una tendencia hacia la colocación de cerclaje abdominal antes de la concepción.
Este cambio se debe probablemente a un par de factores:
1) un abordaje laparoscópico menos invasivo y de menor riesgo puede ser más aceptable como medida preventiva antes de la confirmación del embarazo, y
2) la laparoscopia es generalmente más factible en el estado no grávido cuando el el útero no se agranda y se puede colocar un manipulador.
El cerclaje abdominal antes de la concepción, independientemente del abordaje quirúrgico, también evita el riesgo de aborto espontáneo perioperatorio (se estima que ocurre en el 1-3% de los cerclajes abdominales posconcepcionales). La literatura que compara el cerclaje abdominal preconcepcional con el posconcepcional se limita a los datos de observación y, a menudo, está sesgada en el sentido de que se realiza un número desproporcionado de cerclajes abdominales preconcepcionales por vía laparoscópica en comparación con los cerclajes abdominales posconcepción que se realizan con mayor frecuencia por vía abdominal.
Una revisión sistemática de Tulandi et al. analizaron 678 mujeres que se sometieron a resultados de cerclaje abdominal laparoscópico y abierto por separado, y no mostraron diferencias en la tasa de parto en el tercer trimestre o nacidos vivos entre el cerclaje abdominal preconcepcional y posconcepcional para cualquiera de los métodos.
Un estudio de cohorte de 161 mujeres realizado por Dawood y Farquharson mostró una mayor probabilidad de parto más allá de las 34 semanas con cerclaje abdominal preconcepcional o posconcepcional (90% versus 74%, p = 0,02). La mayoría concluye que la colocación de un cerclaje abdominal antes de la concepción conlleva un menor riesgo quirúrgico y obstétrico.
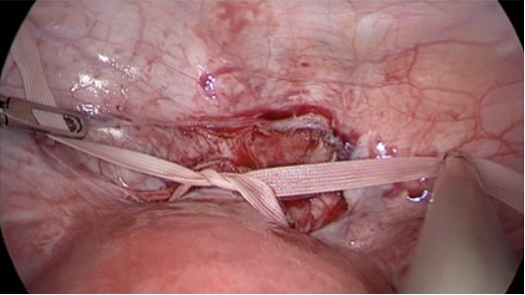
Técnica de cerclaje abdominal laparoscópico. En la literatura se describen varias técnicas de cerclaje abdominal laparoscópico. En general, el procedimiento comienza con la colocación laparoscópica estándar y la colocación del puerto utilizando una configuración convencional o asistida por robot.
La colocación del puerto queda a discreción del cirujano, aunque debe considerar el tamaño del útero y permitir que el cirujano haga un nudo fuerte con las dos manos. Cuando el procedimiento se realiza antes del embarazo, se coloca un manipulador uterino para ayudar con la disección y la colocación de suturas. La disección comienza abriendo el peritoneo vesicouterino que recubre el orificio interno.
Esto ayuda a reflejar el caudal de la vejiga y delimitar los vasos uterinos anteriormente. Se utiliza una sutura no absorbible, más comúnmente una cinta de poliéster Mersilene de 5 mm de doble brazo con agujas CTX o BP-1. Las agujas se pueden enderezar de antemano para facilitar el paso del trocar y facilitar la colocación de la sutura.
Luego, cada aguja se pasa entre los vasos uterinos y el cuello uterino, ya sea en la parte anterior o posterior, y la ubicación final del nudo depende del tipo de sutura (doble brazo o brazo único) y el punto de inserción. Para la colocación del nudo anterior, los ligamentos uterosacros proporcionan una referencia útil, con las agujas insertadas justo encima de la inserción de los ligamentos uterosacros a cada lado.
Al pasar la aguja con una mano, puede ser útil controlar el manipulador uterino con la otra mano, asegurando la colocación de la sutura entre los vasos uterinos y el estroma cervical mientras se visualiza simultáneamente el punto de entrada y salida de la aguja.
Se debe tener cuidado de no desviarse lateralmente, lo que corre el riesgo de dañar los vasos uterinos o desviarse medialmente hacia el estroma cervical, lo que puede debilitar el cerclaje. Una vez que se coloca la sutura y se retira el manipulador, se asegura firmemente el primer nudo y se colocan un total de seis nudos cuadrados.
La sutura no absorbible, como la seda, se puede asegurar a cada extremo de la sutura para ayudar en la identificación del nudo durante la extracción futura. El peritoneo suprayacente se puede cerrar si se desea.
Como y cuando quitar un cerclaje abdominal. Dado el riesgo de lesión cervical o trabajo de parto obstruido con un cerclaje abdominal colocado durante el trabajo de parto, por lo general se realiza una cesárea electiva en el momento del parto. El cerclaje se puede quitar durante la cesárea o dejarlo en su lugar para un futuro embarazo.
Un pequeño estudio de 22 mujeres con un cerclaje abdominal laparoscópico retenido de un embarazo anterior encontró una tasa de supervivencia neonatal del 86% en el segundo embarazo y del 100% en el tercer embarazo. En caso de pérdida fetal previable, se puede realizar una dilatación y evacuación con el cerclaje abdominal in situ.
Esto se ha realizado sin mayores complicaciones hasta las 19 semanas de gestación. El cerclaje también se puede retirar por vía laparoscópica antes de la dilatación y evacuación y se ha descrito en un solo reporte de caso a las 19 semanas de gestación. Se ha informado de una técnica novedosa que utiliza una colpotomía anterior o posterior y la ayuda de un histeroscopio para cortar y retirar el punto hasta las 23 semanas de gestación. Si esto es factible en edades gestacionales más avanzadas, una cesárea podría potencialmente evitarse en algunos embarazos viables.
Conclusión. En resumen, el cerclaje abdominal laparoscópico es una opción muy eficaz para la insuficiencia cervical refractaria con resultados obstétricos comparables a los de un cerclaje abdominal abierto. El abordaje mínimamente invasivo reduce el riesgo quirúrgico, especialmente cuando se realiza antes de la concepción.
Dada la nueva evidencia que favorece un cerclaje abdominal sobre un cerclaje vaginal repetido en mujeres que no han tenido un cerclaje vaginal previo, el cerclaje abdominal laparoscópico podría ser fuertemente considerado para mujeres con insuficiencia cervical refractaria.
La mayor experiencia quirúrgica y los avances prometedores en el tratamiento de la pérdida del embarazo pre-viable con un cerclaje abdominal in situ sugieren que el cerclaje abdominal laparoscópico es una opción de bajo riesgo para las candidatas adecuadas.

No hay comentarios:
Publicar un comentario