El examen POP-Q se basa en los diversos puntos dentro del canal vaginal y no todos los puntos representan un verdadero punto de referencia anatómico.
La resonancia magnética, por otro lado, se basa en un plano anatómico real y brinda información detallada sobre varias estructuras en los tres compartimentos. Por lo tanto, la resonancia magnética también ayuda a cerrar la brecha entre las diversas especialidades de referencia en el tratamiento de los trastornos del suelo pélvico.
Introducción. El prolapso de órganos pélvicos (POP) se produce debido al debilitamiento de los distintos ligamentos y de soporte del suelo pélvico y provoca el desplazamiento de los órganos pélvicos de sus posiciones anatómicas normales. La disfunción del suelo pélvico afecta a un número considerable de mujeres en todo el mundo. Aproximadamente el 20% de las mujeres se someten a cirugía por POP y/o incontinencia urinaria durante su vida. La incidencia aumenta con la edad y en mujeres posmenopáusicas. La literatura ha mostrado una prevalencia estimada de alrededor del 41-50% en mujeres de edad avanzada, lo que aumenta su morbilidad y deteriora su calidad de vida.
Se identifican varios factores de riesgo modificables y no modificables con el POP primario, como edad avanzada, estado menopáusico, obesidad, parto vaginal y trastornos multiparidad del tejido conectivo. También se ha demostrado que factores como el trabajo de parto mal supervisado, la duración prolongada del trabajo de parto y el trabajo manual pesado en el período posnatal están asociados con el POP, más comúnmente en países de ingresos medios y bajos. Los pacientes presentan una gran variedad de síntomas, como dolor lumbar, pesadez, sensación de que algo sale de la vagina, esfuerzo, frecuencia urinaria, urgencia y vacilación, disfunción sexual y estreñimiento.
Los ginecólogos cuantificamos el POP mediante el sistema de cuantificación del prolapso de órganos pélvicos (POP-Q). Se introdujo en 1996 para cuantificar el prolapso, tomar decisiones de manejo y realizar investigaciones clínicas. Aunque es una técnica estándar, depende en gran medida del médico. En manos experimentadas, es rápido y se puede realizar en el mismo entorno clínico. El sistema POP-Q utiliza topografía vaginal y nueve mediciones diferentes para estadificar el prolapso. Varios estudios han reportado variabilidad inter e intraobservador en esta técnica debido a su naturaleza compleja y uso limitado. A pesar de estas limitaciones, POP-Q se adopta ampliamente y se considera un buen estándar entre los ginecólogos.
El tratamiento de la disfunción del suelo pélvico depende de factores como la edad del paciente, la gravedad de los síntomas, la función sexual y otras comorbilidades. El tratamiento inicial de la disfunción del suelo pélvico es conservador, especialmente en pacientes con síntomas leves. El diagnóstico preciso de las anomalías del suelo pélvico es esencial en la planificación de procedimientos quirúrgicos para minimizar el riesgo de recurrencia y reoperación. Los estudios han encontrado que la recurrencia de los síntomas puede oscilar entre el 10% y el 30% y puede deberse en parte a la falta de identificación de todos los componentes de la afectación multicompartimental.
Si bien un examen físico es una herramienta principal para la evaluación de POP, tiene limitaciones. Determinar la estructura que se prolapsa detrás de la mucosa vaginal puede resultar desafiante y, en ocasiones, subjetivo. El plano de referencia, es decir, el himen, es una estructura relativamente móvil que puede provocar inconsistencias. Los órganos pélvicos no se organizan por separado; más bien, se ofrece una estadificación compuesta basada en la estructura de máximo prolapso. Se utilizan varios procedimientos de imagen para evaluar la disfunción de los órganos pélvicos, como la cistouretrografía miccional, la cistocolpodefecografía fluoroscópica y, recientemente, la ecografía translabial. Se trata de modalidades prácticas y rentables. Sin embargo, estos estudios tienen sus limitaciones.
La resonancia magnética (IRM) estática y dinámica del suelo pélvico proporciona una resolución superior de los tejidos blandos y capacidades multiplanares. Permite así una mejor evaluación anatómica y funcional del suelo pélvico. Es un estudio multifase con imágenes adquiridas en las fases de reposo, contracción, esfuerzo y defecación. El componente estático del estudio permite la visualización del componente musculoligamentoso del suelo pélvico, y el componente dinámico permite la evaluación del prolapso utilizando puntos de referencia anatómicos consistentes y fácilmente identificables como plano de referencia. Las imágenes son más fáciles de interpretar y el prolapso es fácilmente cuantificable. La literatura ha demostrado una alta tasa de recurrencia (32%) del POP después de la cirugía, con una tasa de reoperación del 11-20%. La evaluación precisa de todos los compartimentos del suelo pélvico es esencial al planificar una reparación quirúrgica para minimizar el riesgo de cirugía repetida.
A pesar de que la resonancia magnética del suelo pélvico está disponible desde hace más de dos décadas, su utilización clínica ha sido escasa. En este estudio, evaluamos la apariencia de la disfunción del piso pélvico en la resonancia magnética estática y dinámica y examinamos la correlación entre la resonancia magnética y POP-Q para varios compartimentos del piso pélvico.
Materiales y métodos. Este estudio observacional de diseño transversal comparativo se realizó en un hospital de atención terciaria después de la aprobación del comité de ética del instituto (Comité Institucional de Ética Humana (IHEC), AIIMS Bhopal; número de aprobación: IHECPGRMD033). Se consideraron para su inclusión todas las mujeres adultas que presentaron quejas sugestivas de disfunción del suelo pélvico y se sometieron a un estudio de resonancia magnética del suelo pélvico. Se obtuvo el consentimiento informado por escrito de todos los participantes. Se excluyeron pacientes que no dieron su consentimiento, que tuvieran antecedentes de cirugía pélvica, procidencia al examen clínico y estudio con imágenes de mala calidad.
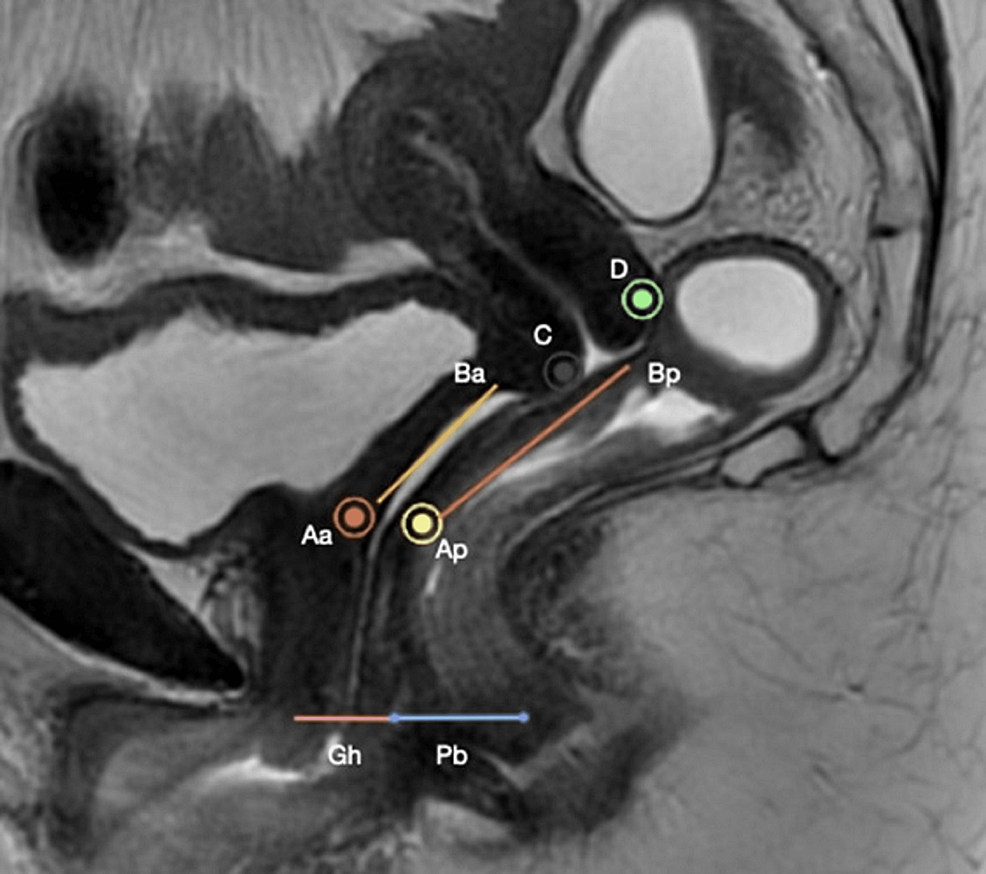
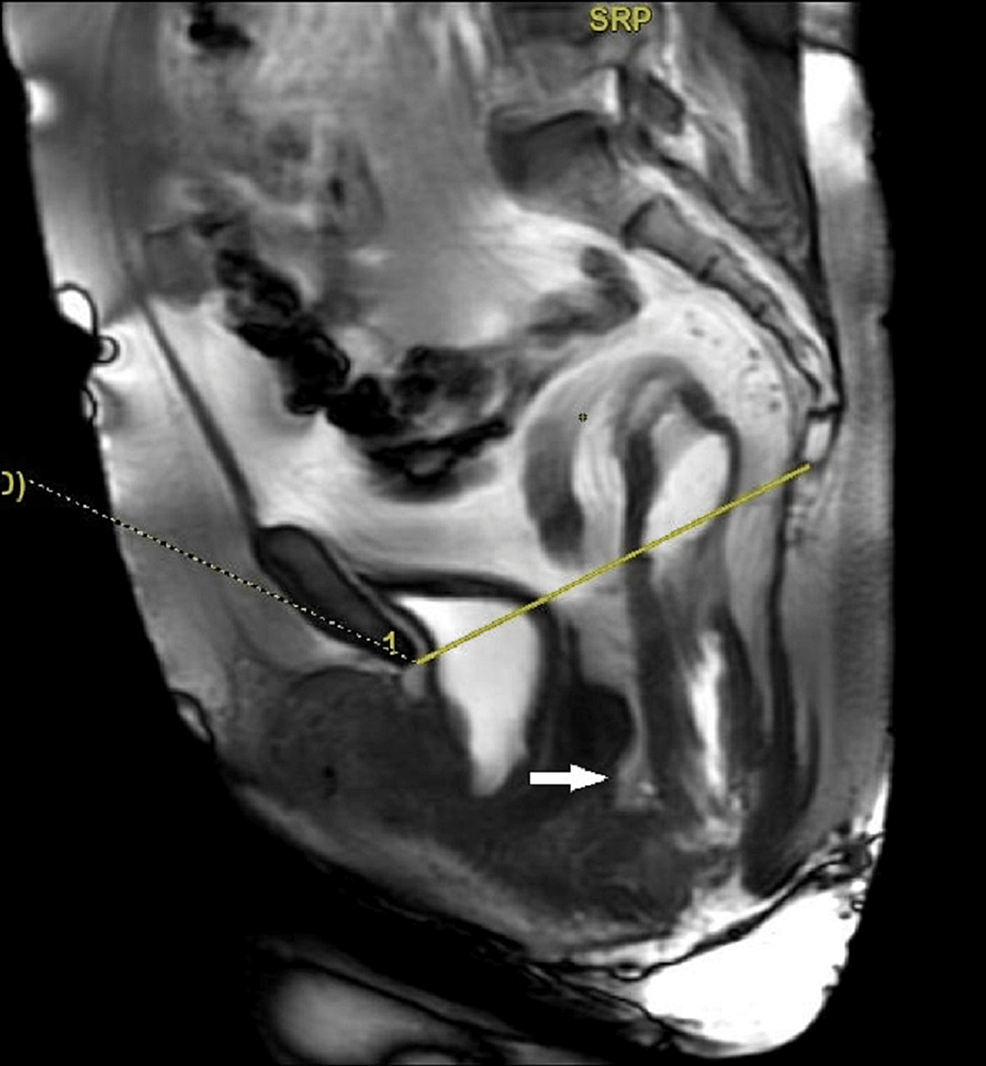
Se tomó historia clínica detallada a todos los pacientes. Un ginecólogo experto realizó un examen clínico pertinente a la debilidad del suelo pélvico en una vejiga vacía utilizando el método POP-Q. Después de tomar el consentimiento informado, el paciente fue examinado en posición de litotomía con la vejiga parcialmente llena y se documentó la presencia o ausencia de cistocele. Luego se pidió a la paciente que vaciara su vejiga y se realizó un examen según la clasificación POP-Q. Las posiciones de los seis puntos de la vagina se midieron utilizando una regla de centímetros con respecto al himen durante el esfuerzo máximo o la tos. Los puntos que se encontraban encima del himen se indicaron con un signo negativo, los puntos en el himen se indicaron como 0 y los que estaban debajo del himen se registraron como números enteros positivos. Al final, se registraron tres medidas descriptivas independientes del himen: punto del hiato genital (GH), punto del cuerpo perineal (PB) y longitud vaginal total (TVL) en el punto de reposo. TVL se registra en reposo, con el prolapso reducido (Figura 1).
Figura 1: La topografía vaginal utilizada en el sistema POP-Q como se muestra en la imagen sagital ponderada en T2. Tenga en cuenta que la vejiga está parcialmente llena y el recto está vacío durante el sistema POP-Q. Los puntos se indican como (+) si están debajo del himen y (-) si están encima del himen. No se asigna ningún signo al hiato genital (Gh) y al cuerpo perineal (Pb), ya que se miden independientemente del himen.
POP-Q: cuantificación del prolapso de órganos pélvicos. Las mediciones anteriores se registraron en una cuadrícula de tres en raya. Los puntos de la pared vaginal anterior se describieron en la fila superior, y la pared vaginal posterior y el fondo de saco posterior se encontraban en la fila inferior. Las mediciones de GH, TVL y PB se registraron en la fila del medio. Utilizando el sistema POP-Q, el prolapso de cada compartimento se clasifica en función de la relación con el himen. Se utilizaron los puntos Aa y Ba para determinar el estadio del compartimento anterior. Los puntos C y D se utilizaron para estadificar el compartimento medio, y Ap y Bp para el compartimento posterior. También se asignó el escenario general, teniendo en cuenta la vanguardia.
Estas pacientes se sometieron a una resonancia magnética en una semana. Se instruyó a las pacientes para que realizaran un vaciado intestinal adecuado y que siguieran preferentemente una dieta exclusivamente líquida el día de la exploración. Se les pidió que orinaran dos horas antes del examen. Se informó a las pacientes sobre el examen y se les instruyó sobre las distintas fases de la exploración. Entrenar al paciente sobre cómo apretar, hacer fuerza y evacuar es crucial, ya que su cooperación es fundamental para un estudio exitoso. Se indicó a las pacientes que se esforzaran como lo harían en el baño durante las fases de esfuerzo. En la fase de evacuación, se indicó a las pacientes que realizaran un nuevo esfuerzo hasta que se vaciara el recto.
La resonancia magnética se realizó utilizando un escáner de resonancia magnética 3T (DISCOVERY MR750W, GE Healthcare, Milwaukee, WI) utilizando una bobina de matriz en fase externa de 16 canales utilizando varias imágenes estáticas y dinámicas. Las secuencias de imágenes incluyeron imágenes sagitales, coronales y axiales ponderadas en T2 (T2W) con eco de espín (SE). El grosor del corte, el campo de visión (FOV) y el tamaño de la matriz para las imágenes T2W fueron 4 mm, 20 cm y 256 x 224, respectivamente. Se tomaron imágenes dinámicas rápidas que emplean imágenes de adquisición en estado estacionario (FIESTA) en las fases de descanso, tensión y defecación. El grosor del corte, el FOV y el tamaño de la matriz de las imágenes dinámicas FIESTA fueron 10 mm, 36 cm y 224 x 288, respectivamente.
La imagen se adquirió en posición supina. Se instilaron aproximadamente 200 ml de gel USG tibio en el recto para visualizar mejor la unión anorrectal y los rectoceles, y se instilaron ~20 ml de gel USG en el canal vaginal. Se indicó a las pacientes que usaran un pañal para evitar derrames.
Se añadió una secuencia post-evacuación adicional si las pacientes no podían evacuar completamente el recto durante la fase de defecación. Se pidió a las pacientes que evacuaran al baño y se tomaron imágenes dinámicas con el máximo esfuerzo.
Análisis de imagen. Después de obtener una resonancia magnética, se verificó que las imágenes tuvieran una calidad óptima. La tinción adecuada es evidente por el remolino de orina en la vejiga y el movimiento de la pared abdominal anterior. Se evaluaron imágenes estáticas en busca de defectos anatómicos, lesiones ligamentosas y defectos fasciales. En las imágenes axiales, la pérdida de la forma normal de H de la vagina indicó defectos paravaginales, se documentó la integridad de los ligamentos uretrales y se evaluó el ensanchamiento del espacio de Retzius. Se evaluó la hipointensidad T2 normal de los músculos (puborrectal, iliococcígeo y esfínteres externos) y se registró cualquier adelgazamiento o defecto.
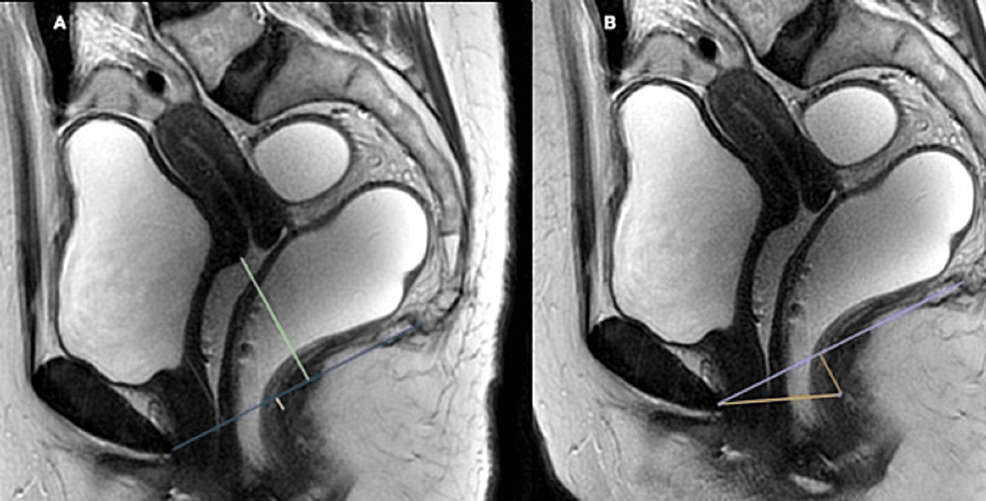
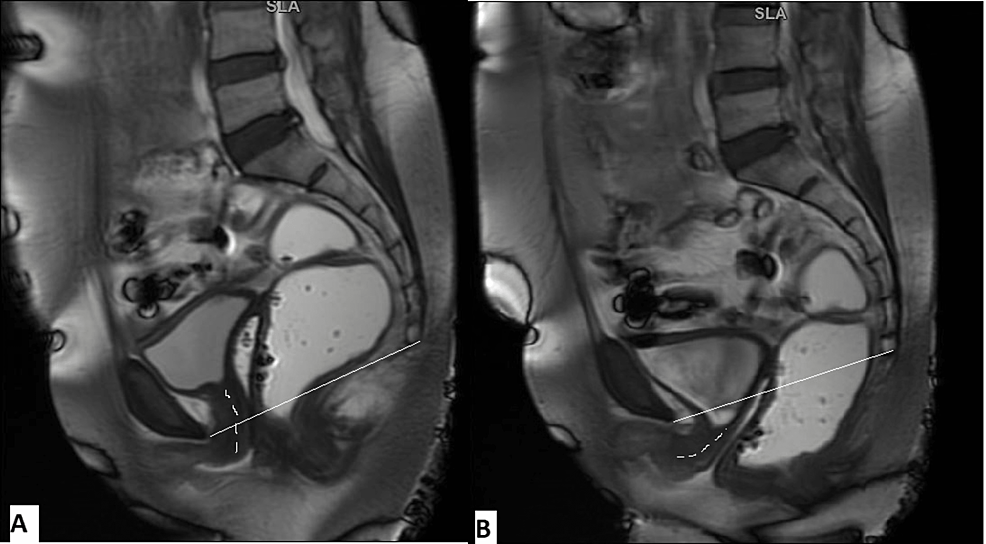
Se evaluaron imágenes FIESTA dinámicas en el plano sagital medio para cuantificar el prolapso de órganos en las fases de reposo, tensión y defecación. Se tomó como línea de referencia la línea pubococcígea (LCP) (trazada desde la cara inferior de la sínfisis púbica hasta la última articulación coccígea). Para clasificar la debilidad del suelo pélvico se utilizaron líneas H y M. Las mediciones se tomaron en fases de máxima tensión. La línea H se trazó desde la cara inferior del hueso púbico hasta la pared posterior del recto en la unión anorrectal. La línea M era una línea perpendicular trazada desde la cara posterior de la línea H hasta el PCL. La línea H representó el ancho anteroposterior del hiato del elevador y la línea M representó el descenso del suelo pélvico. Se trazaron líneas perpendiculares desde los puntos de referencia de cada compartimento hasta el PCL en las fases de reposo y deformación. El punto más inferior de la vejiga se toma como punto de referencia en el compartimento anterior. El labio cervical anterior es el punto de referencia en el compartimento medio y el punto más anterior del rectocele anterior está en el compartimento posterior (Figuras 2, 3).
Figura 2: T2WI sagital (A) que representa la línea pubococcígea trazada desde la cara inferior de la sínfisis púbica hasta la última articulación coccígea. Las caras más posterior e inferior de la base de la vejiga, el labio cervical anterior y la pared posterior de la unión anorrectal se toman como puntos de referencia en los compartimentos anterior, medio y posterior, respectivamente. El T2WI sagital (B) que representa la línea H (línea amarilla) y la línea M (línea rosa).
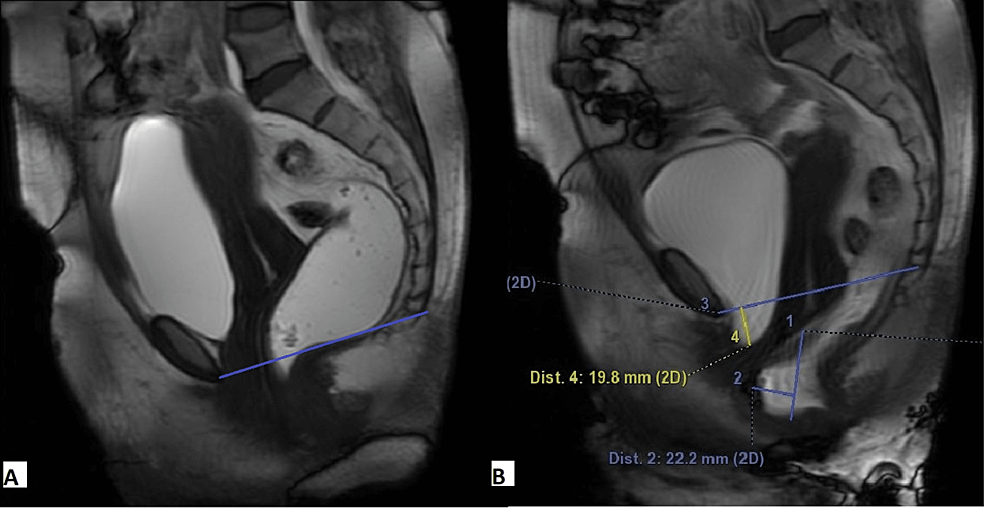
Figura 3: Una mujer de 48 años se quejó de incontinencia de esfuerzo y vaciado incompleto del recto. La imagen de resonancia magnética FIESTA dinámica sagital en fase de reposo (A) revela que la vejiga y el labio cervical anterior están por encima del LCP. La imagen de resonancia magnética FIESTA dinámica sagital en la fase de deformación (B) muestra un cistocele leve, un prolapso uterino leve y un rectocele anterior.
Se realizó la clasificación del prolapso de órganos pélvicos, como se muestra en la Tabla 1.
- Pequeño, Moderado, Grande
- Línea H 6-8 cm, 8-10 cm, >10 cm
- Línea M 2-4 cm, 4-6 cm, >6 cm
- Cistocele, descenso úterovaginal 1-3 cm, 3-6 cm, >6 cm
- Rectocele <2 cm, 2-4 cm, >4 cm
Tabla 1: Clasificación HMO para la clasificación del prolapso del suelo pélvico.
HMO: línea H, línea M y prolapso de órganos.
El estadio general fue el más alto en los compartimentos anterior, medio y posterior. Para fines de correlación, Aa y Ba se compararon con cistocele en MRI, C y D se compararon con el descenso uterino en MRI, Ap y Bp se compararon con rectocele en MRI y el estadio general en POP-Q se correlacionó con el mismo en MRI. Para el ensanchamiento del suelo pélvico, la línea H se correlacionó con la suma de GH y PB.
Las variables de intervalo como edad, ángulo de la placa elevadora, línea H y línea M se resumieron mediante la media como medida de tendencia central y la desviación estándar como medida de dispersión. Se buscó la concordancia de los parámetros mensurables comunes entre los exámenes clínicos y la resonancia magnética utilizando la estadística kappa y la correlación utilizando el coeficiente de correlación de Spearman para variables ordinales y el coeficiente de correlación de Pearson para variables continuas. El coeficiente de correlación se calificó de la siguiente manera: <0,3 se tomó como correlación débil, 0,3-0,49 = modesta, 0,5-0,69 = moderada y 0,7-0,89 = correlación fuerte. La kappa de Cohen se calificó como 0,2-0,4 = acuerdo mínimo, 0,4-0,6 = acuerdo débil, 0,6-0,8 = acuerdo moderado y >0,8 = acuerdo fuerte. P <0,05 se consideró significativo.
Resultados. Se incluyeron un total de 50 participantes con una edad media de 50,1 ± 11,4 (rango: 23 a 80) años. La mayoría de las pacientes pertenecían al grupo de edad de 41 a 50 años. La paridad oscilaba entre P1 y P10, y la mayoría de las mujeres tenían más de cuatro hijos.
Los síntomas variaron desde pacientes que se quejaban de algo que salía de la vagina, que era el síntoma más común (96%), seguido de incontinencia de esfuerzo (52%), estreñimiento (28%), incontinencia de urgencia (22%) y disuria (16). %). Algunas pacientes también presentaron síntomas inespecíficos como dolor lumbar (16%).
La mayoría de nuestras pacientes tuvieron afectación multicompartimental (35-70%). La afectación del compartimento anterior fue la más común. Se encontraron cistoceles en 45 (90%), hipermovilidad uretral en 38 (76%), descenso uterino en 38 (76%), descenso de la unión anorrectal (ARJ) en 43 (86%), rectocele anterior en 42 (84%), e intususcepción rectal en 23 (46%) pacientes.
Discusión. La disfunción del suelo pélvico es un problema común que afecta a mujeres de todas las edades, especialmente a mujeres mayores de 40 años y mujeres posmenopáusicas. Más del 80% de nuestras pacientes tenían más de 40 años. Se informa que la multiparidad es uno de los factores de riesgo que predisponen más fuertemente al POP primario. De nuestras pacientes, el 80% tuvo tres o más partos.
Al igual que en otros estudios, la mayoría de nuestras pacientes tenían afectación multicompartimental. Identificar las enfermedades de todos los compartimentos es vital antes de planificar la cirugía. Los estudios han demostrado que en alrededor del 30% de los casos, el descenso del compartimento anterior o medio se asoció con intususcepción rectal. No identificar estas patologías puede provocar recurrencia.
Los hallazgos de nuestro estudio demostraron una fuerte correlación entre el grado de resonancia magnética y el estadio clínico en los compartimentos anterior y medio. La correlación entre el estadio clínico y el grado general determinado por la resonancia magnética fue moderada. Sin embargo, en el compartimento posterior existe una correlación débil. Se encontraron resultados similares en otros estudios en los que se encontró una buena correlación en el compartimento anterior y una mala correlación en el compartimento posterior.
En un estudio realizado por Swamy et al., se compararon las mediciones correlativas del descenso del suelo pélvico mediante estudio dinámico de pelvis por resonancia magnética con el POP-Q ginecológico. En su estudio, hubo una correlación débil entre los dos en el compartimento posterior, que atribuyeron al hecho de que Ap y Bp eran puntos arbitrarios y no correspondían a ninguna estructura anatómica específica. La diferencia en la posición del examen en MRI y POP-Q es otro factor.
Hubo una correlación moderada estadísticamente significativa entre la resonancia magnética y el hiato del elevador evaluado clínicamente. Las hernias en fondo de saco son más difíciles de identificar mediante un examen clínico. Las fases de defecación y posdefecación en la resonancia magnética ayudan a una mejor evaluación de las hernias en fondo de saco (Figura 4). En nuestro estudio, 17 pacientes presentaron hernias en fondo de saco (dos enteroceles y 15 peritoneoceles), que se detectaron mejor en el estudio de resonancia magnética al final de las fases de defecación (fase de evacuación). A medida que el recto se vacía, hay espacio para que el intestino o el peritoneo desciendan al callejón sin salida.
Figura 4: Mujer de 53 años, post-histerectomía, con dolor al defecar. La imagen de resonancia magnética FIESTA dinámica sagital de la línea media al final de la fase de defecación revela peritoneocele (flecha blanca). Obsérvese también la intususcepción de la mucosa rectal intraanal.
El desenmascaramiento de la incontinencia urinaria de esfuerzo puede ocurrir después de la corrección quirúrgica del POP sin cirugía concomitante para la incontinencia. Esto se conoce como incontinencia urinaria de esfuerzo de novo y se estima que llega al 50% en diferentes estudios. Ocurre debido a la hipermovilidad uretral y al retorcimiento debido al POP de alto grado. La detección preoperatoria de hipermovilidad y retorcimiento uretral puede ayudar a tratar adecuadamente a estos pacientes. La hipermovilidad uretral se diagnosticó en la resonancia magnética cuando la uretra se observó en orientación horizontal y se encontraba por debajo de las ramas púbicas en las fases de esfuerzo (Figura 5).
Figura 5: Mujer de 45 años que se queja de síntomas urinarios. (A) La resonancia magnética FIESTA dinámica sagital de la línea media en reposo revela la posición normal de la uretra. (B) En la resonancia magnética FIESTA dinámica sagital en la fase de tensión máxima, la uretra se ve por debajo de la sínfisis púbica en orientación horizontal.
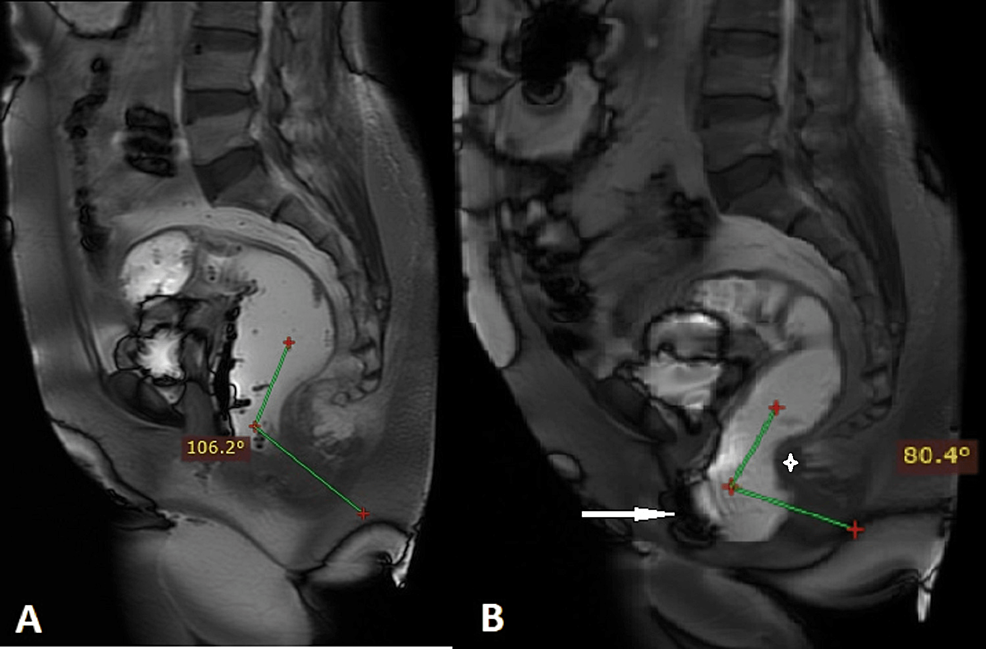
Uno de nuestros pacientes con rectocele tenía defecación obstruida con disinergia puborrectal (Figura 6). Es importante identificar la disinergia del suelo pélvico en pacientes con síntomas del compartimento posterior, ya que requieren biorretroalimentación y reentrenamiento del suelo pélvico. No identificar esta afección cuando se asocia con otras anomalías anatómicas puede resultar en una cirugía inadecuada y un mal pronóstico.
Figura 6: Una señora de 58 años presentó dificultad para defecar y sospecha de rectocele en el examen clínico. La resonancia magnética FIESTA dinámica sagital de la línea media en reposo (A) revela un ángulo anorrectal normal (106°). La resonancia magnética FIESTA dinámica sagital en la línea media en tensión máxima (B) revela una reducción en el ángulo anorrectal (80°) en lugar de un aumento con una impresión prominente de cabestrillo puborrectal en la pared rectal posterior (asterisco), lo que indica disinergia puborrectal. También se observa rectocele anterior (flecha blanca).
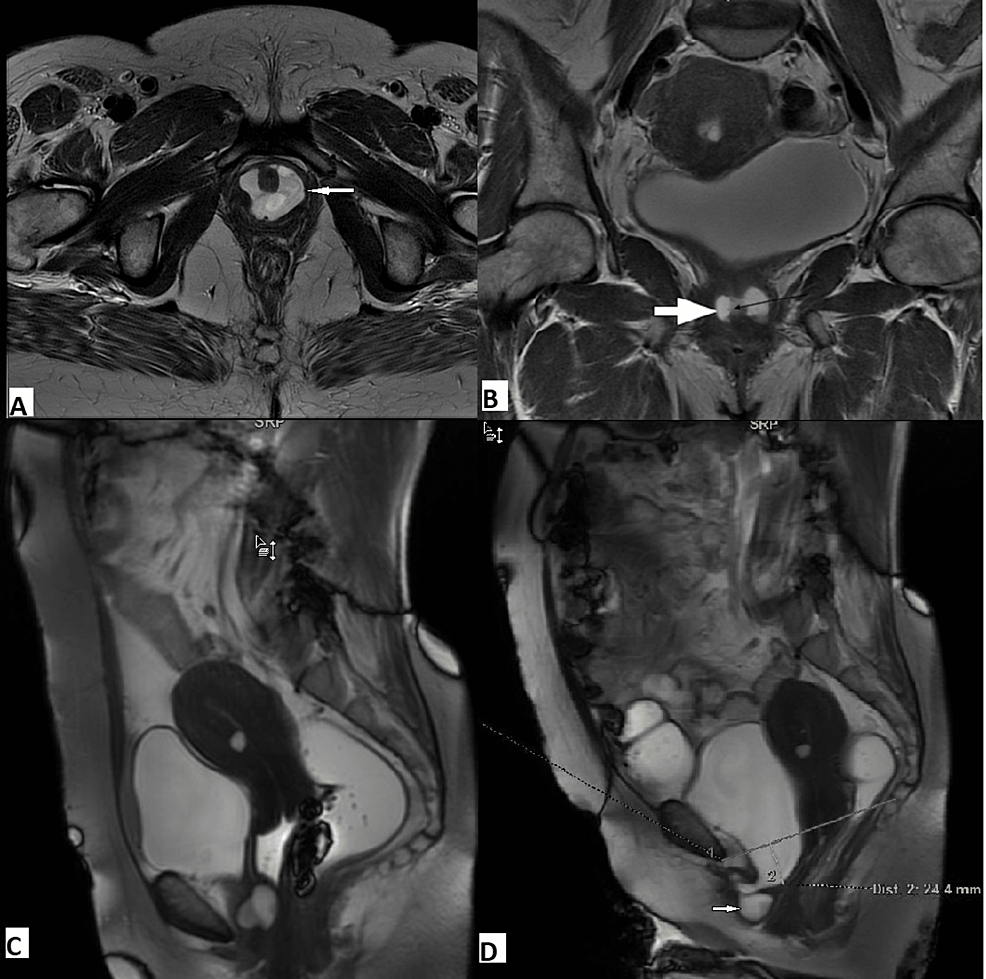
La resonancia magnética también revela patologías asociadas que pueden imitar los síntomas del POP o cambiar el enfoque de tratamiento. Cuatro de nuestras pacientes tenían fibromas uterinos y una tenía un pólipo cervical asociado con POP. Uno de nuestros pacientes con incontinencia de esfuerzo y ardor al orinar tenía un cistocele leve y un bulto doloroso en la cara anterior del perineo. La resonancia magnética reveló un cistocele de grado 1 con un divertículo uretral (Figura 7). En otros estudios se informaron resultados similares.
Figura 7: Mujer de 46 años con divertículo uretral y cistocele. Las imágenes T2 axiales (A) y coronales (B) revelan una colección de líquido en forma de silla de montar (flecha blanca) alrededor de la uretra (flecha negra), lo que indica divertículo uretral. La resonancia magnética FIESTA dinámica sagital en la línea media en fase de reposo (C) revela divertículo uretral con la posición normal de la base de la vejiga y la uretra. La imagen en fase de tensión (D) revela cistocele con hipermovilidad uretral. El divertículo uretral se ve anteriormente (flecha blanca).
Hay algunas limitaciones de nuestro estudio. El tamaño de nuestra muestra fue relativamente pequeño. Sería beneficioso realizar más investigaciones con tamaños de muestra más grandes para fortalecer la evidencia que respalda el uso de la resonancia magnética dinámica para evaluar el POP.
No se puede enfatizar lo suficiente que una resonancia magnética se realiza en posición supina, lo que resulta en una subestimación del grado de prolapso. Sin embargo, los estudios no han encontrado diferencias clínicamente significativas entre la resonancia magnética dinámica realizada en posición sentada y supina.
Conclusiones. Nuestro estudio demostró una fuerte correlación entre el grado de resonancia magnética y el estadio clínico en el compartimento anterior y medio y una correlación débil en el compartimento posterior.
Se encontró que la correlación entre el estadio clínico y el grado general determinado por la resonancia magnética era moderada. La resonancia magnética es de suma importancia en el prolapso del compartimiento posterior. Suma información para una mejor evaluación preoperatoria del paciente y permite la detección de patologías, lo que exige cambios en el manejo y la cirugía. La resonancia magnética del piso pélvico se puede incorporar a la evaluación de pacientes con debilidad y prolapso de órganos pélvicos y a la toma de decisiones de manejo, especialmente en el compartimento posterior.

No hay comentarios:
Publicar un comentario