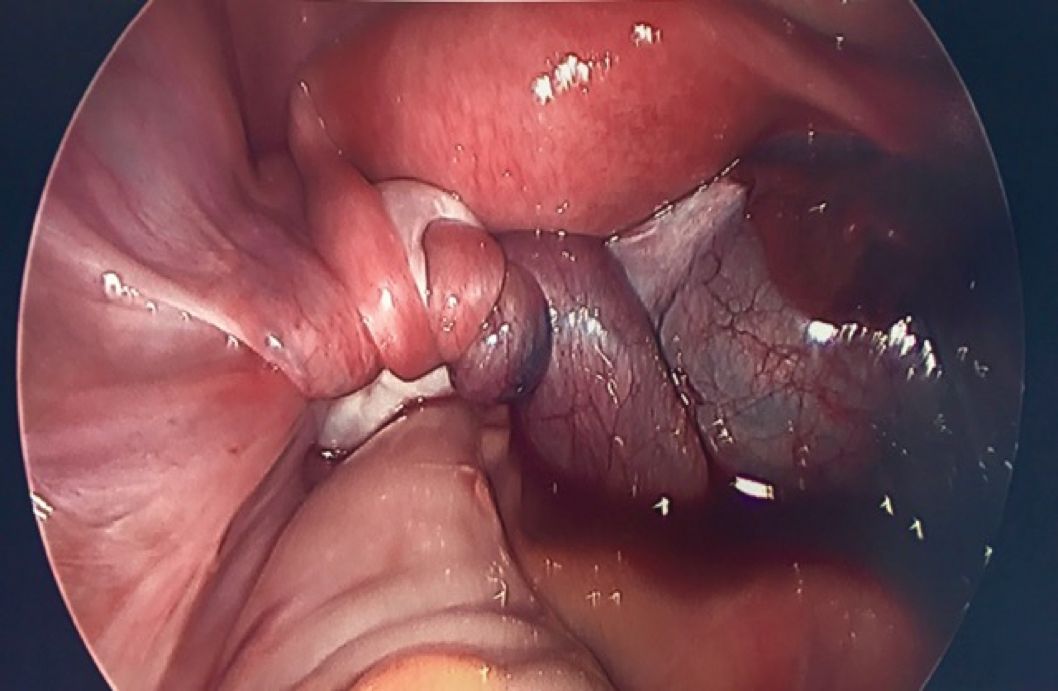
La torsión de las estructuras anexiales (incluida la torsión del ovario, la trompa de Falopio o ambas) es la quinta emergencia ginecológica más común. Puede ocurrir a cualquier edad, aunque es más probable en personas mayores de 10 años, con una edad promedio de 30 años. Es la sexta emergencia quirúrgica pediátrica más común y se estima que afecta a 5 de cada 100 000 personas de 1 a 20 años. El 16 % de los casos de torsión pediátrica se producirán antes del año de edad. También puede ocurrir en mujeres embarazadas, mujeres después de una histerectomía y mujeres posmenopáusicas.
¿Por qué hablar de torsión?. Tanto los pacientes pediátricos como los adultos corren el riesgo de un diagnóstico tardío o erróneo de torsión. Los principales síntomas de presentación de la torsión anexial son dolor abdominal y náuseas. El dolor de torsión es clásicamente intermitente, dejando a algunos pacientes clínicamente bien apareciendo entre episodios de dolor.
Las imágenes, en particular la presencia de flujo vascular en los anexos, pueden proporcionar una falsa seguridad de que no hay torsión. Los médicos pueden atribuir erróneamente el dolor de torsión a un "quiste roto" o "quiste hemorrágico". Finalmente, particularmente en la población pediátrica y adolescente, a menudo no se consideran las etiologías ginecológicas del dolor.
¿Cómo se presentan las pacientes con torsión? La presencia de síntomas como diarrea, disuria, flujo vaginal anormal y dolor/prurito vulvovaginal no son típicos de torsión. En los recién nacidos, la torsión generalmente se presenta con síntomas inespecíficos, como desconsuelo o intolerancia alimentaria, y el bebé puede tener una masa abdominal en el examen.
El vómito puede ser un buen predictor positivo de torsión. En un estudio de torsión pediátrica, el 83 % de las pacientes premenárquicas y el 100 % de las pacientes posmenárquicas con diagnóstico quirúrgico confirmado de torsión presentaron vómitos y dolor abdominal.
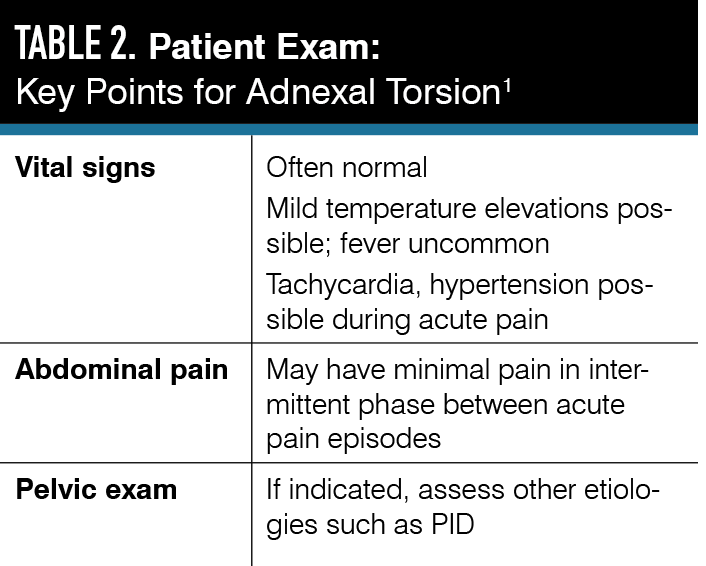
En todas las pacientes, se debe realizar un examen pélvico de manera juiciosa y no es necesario para diagnosticar torsión. Los exámenes pélvicos pueden ser más informativos para pacientes sexualmente activas para ayudar a distinguir la enfermedad inflamatoria pélvica (que también puede presentarse como dolor anexial) de la torsión (por lo general, el dolor es peor en un anexo y puede palparse una masa). En pacientes jóvenes o premenárquicas, se necesita un examen externo si se sospecha patología vulvar o himen imperforado.
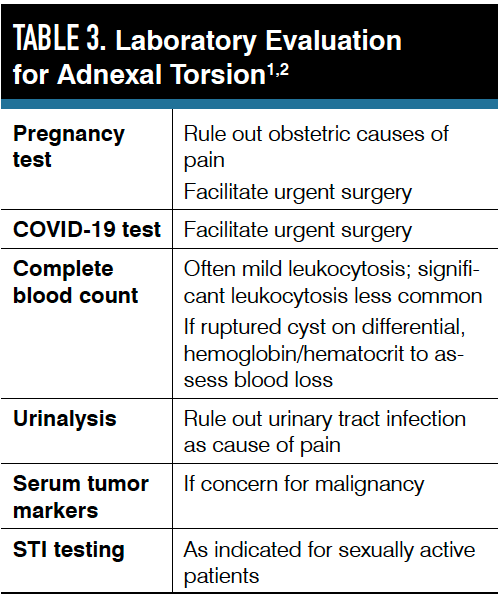
Si se sospecha malignidad, se deben solicitar marcadores tumorales séricos, incluso si se realiza un manejo quirúrgico urgente. Los pacientes jóvenes tienen más probabilidades de tener un tumor de células germinales o del estroma y deben someterse a una prueba cuantitativa de gonadotropina coriónica humana β, así como pruebas de fetoproteína α, lactato deshidrogenasa e inhibina A e inhibina B. Todos los pacientes (cualquier edad) deben someterse a una prueba de antígeno de cáncer 125 si existe preocupación por la malignidad.

Ecografía pélvica: la ecografía es la primera línea en el diagnóstico de torsión y se debe realizar con urgencia en el departamento de emergencias cuando se considere la torsión. Aunque la ecografía pélvica transvaginal produce mejores imágenes de los anexos, la ecografía transabdominal se usa normalmente en la población pediátrica y adolescente presexualmente activa. Una vejiga llena para una ecografía transabdominal puede ser difícil en pacientes con retraso en el desarrollo o en niños pequeños.
CT y MRI: estas pueden ser buenas herramientas de diagnóstico de segunda línea; sin embargo, ambos tienen diferencias limitadas en sensibilidad/especificidad en comparación con el ultrasonido, pueden retrasar la evaluación y pueden generar costos más altos. La TC es menos preferida en pacientes pediátricos porque involucra radiación ionizante.
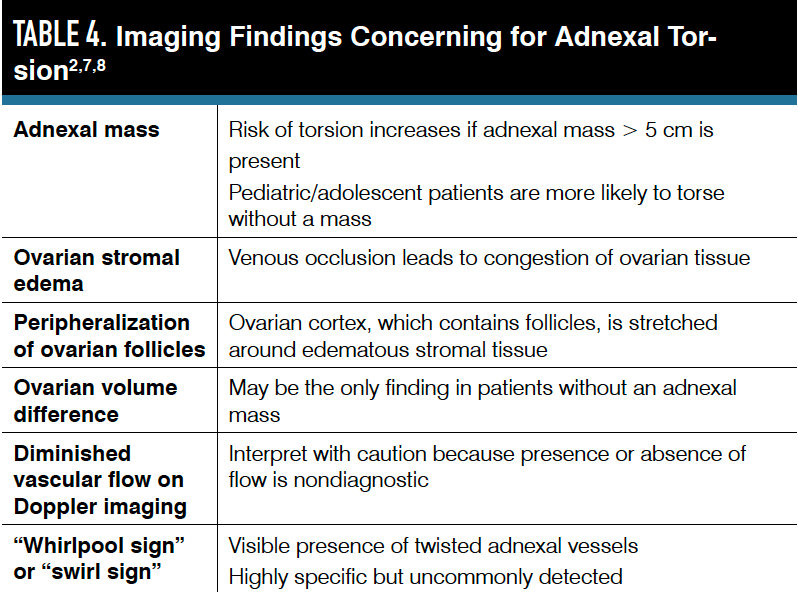
En una revisión de 2020, la adición de imágenes Doppler en color a la ecografía mejoró ligeramente tanto la sensibilidad como la especificidad, pero no fue estadísticamente significativa. La presencia de Doppler de flujo arterial y/o venoso no descarta un diagnóstico de torsión, porque los pacientes con flujo vascular normal por imagen aún pueden tener torsión (hasta 60% en un estudio).
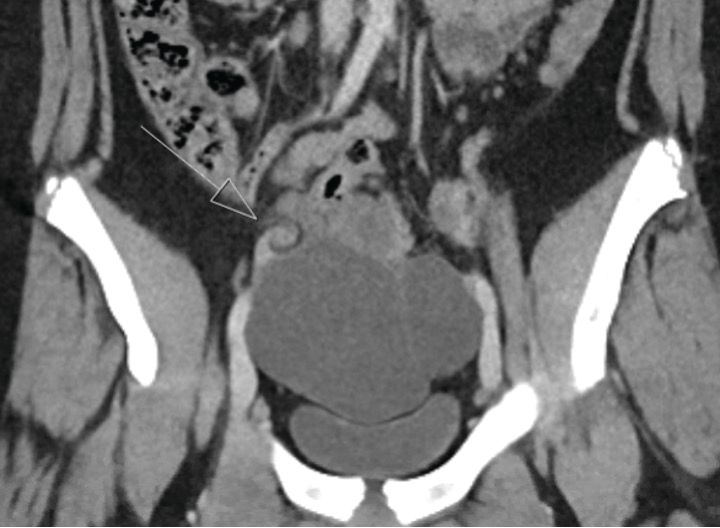
Los pacientes pediátricos y adolescentes tienen más probabilidades de sufrir torsión en ausencia de un quiste ovárico (hasta un 46 %) en comparación con los adultos. En ausencia de una masa anexial, el único hallazgo de imagen puede ser las diferencias de volumen del edema del tejido ovárico asociado del ovario torcido o porque un ovario más grande en sí mismo puede ser un nido para la torsión. Las diferencias de volumen son comunes y la torsión suele ser notablemente significativa (al menos 2,5 veces mayor volumen en el ovario torsionado). Los médicos deben tener cuidado de no sobreinterpretar las diferencias de volumen en el contexto de una masa anexial: si hay un quiste, naturalmente hay una diferencia de volumen entre los ovarios.
¿Cómo se maneja la torsión?. La cirugía es el estándar oro. El diagnóstico definitivo y el manejo de la torsión anexial se realiza con cirugía urgente, generalmente mediante laparoscopia. Aproximadamente el 50% de los pacientes llevados a la sala de operaciones debido a la preocupación por la torsión tendrán una torsión intraoperatoriamente encontrada.
No existe una duración de los síntomas que prediga de forma fiable la viabilidad ovárica. En un estudio con una mediana de tiempo de 16 horas desde el inicio de los síntomas hasta la cirugía, la ecografía de seguimiento mostró un desarrollo folicular normal en el 91 % de los ovarios previamente torcidos. En otro estudio, las pacientes con ovarios de apariencia viable tuvieron una mediana de tiempo desde la presentación hasta el diagnóstico de 12 horas, y una mediana de tiempo desde el inicio de los síntomas hasta la presentación de 3 días. Se cree que las obstrucciones linfáticas y venosas ocurren antes de la obstrucción del flujo sanguíneo arterial, y algunos casos de torsión "suelta" o "parcial" pueden tener un flujo sanguíneo arterial intermitente, lo que dificulta la correlación del inicio del dolor con el momento de la isquemia tisular verdadera. En una comparación de torsión ovárica con torsión testicular, las pacientes con sospecha de torsión ovárica esperaron 2,5 veces más para el diagnóstico por imágenes y 2,7 veces más para ser llevadas al quirófano, y la tasa de rescate de la gónada afectada fue del 14 % para torsión ovárica y 30% por torsión testicular.

Tratamiento no quirúrgico: el beneficio del tratamiento quirúrgico urgente cuando se sospecha torsión es la recuperación de tejido tubárico u ovárico viable, y la mejora del dolor de la paciente. En situaciones seleccionadas, como un paciente que no es un buen candidato para la cirugía, luego de un cuidadoso consentimiento informado y una discusión compartida para la toma de decisiones, se puede considerar o incluso recomendar el tratamiento médico del dolor sin cirugía (o con cirugía planificada retrasada.
Existe un fuerte apoyo para retener los ovarios torcidos in situ incluso en el contexto de signos macroscópicos de necrosis. Incluso un ovario que parece necrótico puede continuar funcionando, según lo medido por el desarrollo folicular en la ecografía. Las preocupaciones sobre el aumento del riesgo de tromboembolismo venoso con detorsión o infección si se deja tejido necrótico in situ no han sido fundamentadas.
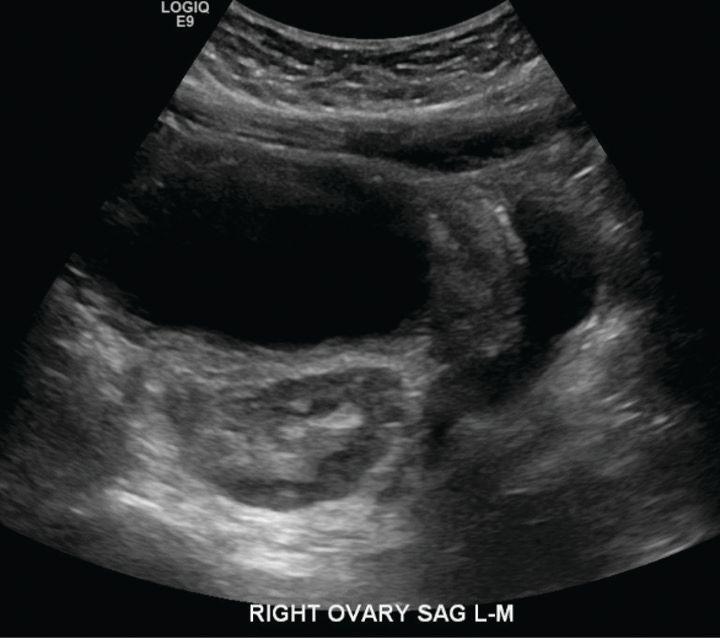
¿Puede la ooforopexia prevenir la recurrencia de la torsión? Se cree que la recurrencia es aproximadamente del 5% al 6%. Las pacientes que inicialmente tuvieron torsión de un ovario normal tienen las tasas más altas de recurrencia (15 % frente a 3 % en un estudio que examinó la recurrencia de torsión idiopática frente a torsión en presencia de una masa anexial).
Ooforopexia: el papel de la ooforopexia en la prevención de la recurrencia de la torsión es controvertido. La ooforopexia tiene como objetivo reducir el riesgo de torsión ya sea fijando el ovario a una estructura en la pelvis o acortando el ligamento uteroovárico. Hay pocos datos que comparen diferentes técnicas de ooforopexia, lo que dificulta la interpretación de los datos de eficacia. Se estima que las tasas de torsión recurrente después de la ooforopexia oscilan entre el 9% y el 17%. Debido a que la recurrencia es más alta en la torsión de un ovario normal, esta población, junto con otras pacientes con mayor riesgo (aquellas con torsión bilateral, torsión recurrente, ovariectomía previa o factores de riesgo anatómicos como ligamentos infundibulopélvicos largos) pueden beneficiarse más de la ooforopexia.
Conclusión. Un diagnóstico rápido y preciso de torsión requiere un alto índice de sospecha, comunicación efectiva y educación continua de todas las especialidades involucradas. Los proveedores de ginecología y del departamento de emergencias deben mantener la torsión alta en el diferencial y comprender que las imágenes no brindan evidencia definitiva contra la torsión. El personal del quirófano y los anestesiólogos deben ser conscientes de la naturaleza urgente de la torsión y la naturaleza intermitente de los síntomas que pueden hacer que un paciente parezca menos "urgente" para la cirugía. En general, se recomienda que todos los proveedores mantengan la torsión alta en su diferencial.

No hay comentarios:
Publicar un comentario